文/蔡鎤銘(淡江大學財務金融學系兼任教授)
引言
2025年,臺灣正式邁入「超高齡社會」,65歲以上人口占比突破20%。與此同時,全球人口結構正經歷前所未有的轉變,預計到2050年,65歲以上人口將佔全球總人口的22%,達到16億人。這股被稱為「銀髮海嘯」的浪潮,不僅考驗各國醫療體系的韌性,更對社會經濟結構形成嚴峻壓力。面對醫護人力短缺、慢性病攀升與照護需求日益複雜的困境,人工智慧與數位醫療的結合已從「選項」變為「必要」。本文將探討AI如何從預防診斷、在宅照護到個人化治療,全面重塑超老化時代的醫療藍圖。
精準預防:AI診斷從被動等待轉為主動預警
傳統醫療體系中,許多老化相關疾病往往在症狀惡化後才被發現。以骨質疏鬆症為例,衛生福利部統計顯示,國內50歲以上族群的骨密度檢測率僅1.2%,遠低於日本設定的15%目標。髖部骨折發生率居亞洲之冠的臺灣,其五年死亡率甚至高於乳癌,卻長期被社會忽視。亞東醫院導入的DeepXray骨鬆AI輔助診斷系統,正試圖翻轉此一困境。這項技術讓患者僅需拍攝一張髖部X光,AI便能在30秒內自動生成精準骨密度報告,臨床驗證顯示其與傳統DXA骨密度儀的相符率達93%。如此一來,骨鬆篩檢從「被動等待」轉為「主動偵測」,讓醫師能在例行檢查中同步完成評估。
除了骨骼健康,神經退化性疾病的早期診斷同樣出現突破性進展。臺北醫學大學團隊開發的「DeepBrain-Cognito」生成式AI個人化4D高齡健康失智預測模組,運用國際大型失智資料庫與國內臨床數據,結合腦部影像、年齡、基因等多維度資訊,可精準預測未來失智可能性及腦皮質萎縮區域。
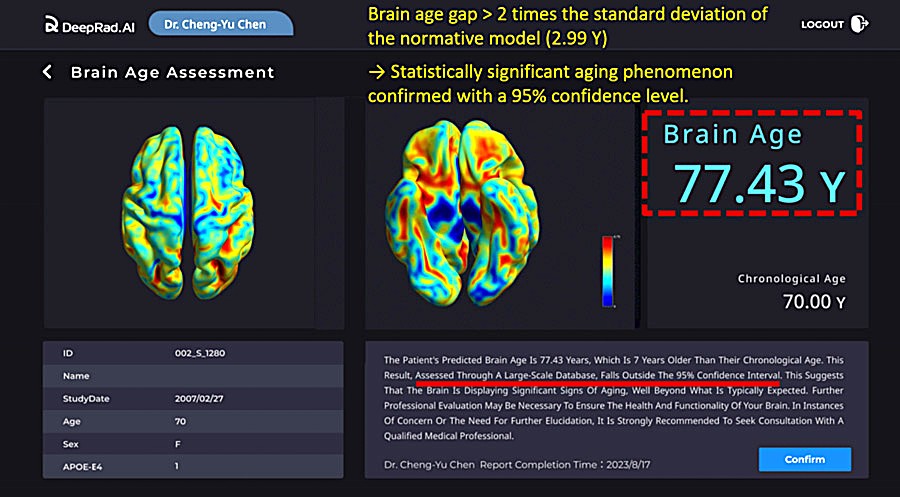
這項技術藉由一次磁振造影掃描,便能建構個人化4D人腦老化時間軌跡圖譜,自動生成臨床參考報告。這類工具的價值在於,當偵測到認知功能的細微變化時,醫護團隊便能及時介入,在疾病造成不可逆損害前啟動治療。正如相關研究指出的,人工智慧在預測老年人健康結果方面已展現顯著成效,尤其對於面臨多重共病的長者,AI能夠偵測資料中未被察覺的型態,進而預測跌倒、認知衰退與非計畫性住院的早期指標。
照護模式变革:從醫院中心到在地安老
超高齡社會中最迫切的挑戰之一,是如何讓不斷增加的長者能夠在熟悉的社區環境中安心老化,而非被迫入住機構。第四屆未來醫院論壇中,產官學界凝聚的共識顯示,「在宅醫療」已成為健康臺灣政策的關鍵拼圖。
臺北市立萬芳醫院推動的「在宅住院」服務已涵蓋超過150名病患,透過結合AI警示系統與護理監測中心,不僅提升照護效率,更有效緩解醫院病床負擔。這種模式的核心理念在於:將醫院的部分功能延伸到家中,讓急性照護需求較低的患者能夠在熟悉環境中接受治療。
科技賦能在這波照護模式轉型中扮演核心推手。花蓮慈濟醫院分享的偏鄉經驗顯示,透過資料整合歸人歸戶、健康券計畫與及時AI篩檢,結合無人機送藥和在地動員的健康守門人,已形成分散式社區關懷網。這套模式確保在災害或緊急狀況下,偏鄉地區的照護服務仍能不中斷。
國際經驗同樣值得借鏡,高齡人口比例最高的日本,由醫療器材企業主導在宅慢病照護,協助醫師遠端監控病況;而以少量病床達成高品質醫療的瑞典,則將AI作為決策支援工具,應用於出院預測及醫療影像判讀,大幅提升醫療效率。
輔助機器人與社交機器人的發展,更為在宅安老開創嶄新可能。研究顯示,配備情感運算的陪伴機器人 (companion robots),如海豹形PARO、狗形AIBO等,已在高齡照護場域展現減輕疼痛、降低焦慮與改善神經精神症狀的效果。這些機器寵物無需餵食清理,行為可預測且一致,特別適合認知功能受損的長者。
更先進的人形社交機器人如Pepper、ElliQ等,則運用對話式AI與情感運算技術,與長者進行有意義的互動,不僅緩解孤獨感,更能透過腦力激盪遊戲與認知訓練,協助維持心智功能。這些技術的共通目標,是在照護人力日益稀缺的時代,讓長者能夠保有獨立自主的生活尊嚴。
數據驅動的個人化健康治理
AI醫療的真正潛力,不僅在於提升診斷效率,更在於實現真正的個人化精準醫療。工研院產業分析指出,全球AI醫療照護市場規模預計從2024年的323.4億美元,成長到2032年的4,310億美元,年均複合成長率高達38.23%。
這股浪潮背後,是醫療體系數位轉型加速、穿戴裝置普及與醫療人力短缺三股力量的交織。美國食品藥物管理局累計至2025年7月已核准1,247件AI醫材,其中近八成為影像放射科應用。衛生福利部食品藥物管理署截至2025年3月也已核准180張AI醫療器材許可證,涵蓋腦波監測、血液透析預判、肝癌復發預測等多元領域。
「數位分身」概念的引入,將個人化醫療推向全新層次。所謂的人工智慧驅動老化數位分身,是整合個人的遺傳資訊、病歷、生活方式與即時健康指標的虛擬表徵。這項技術能夠預測疾病發展軌跡、優化治療策略,並協助慢性病管理。例如,美敦力人工智慧長所描繪的願景中,AI可以進入健康照護旅程的每一個階段:從預防監測、診斷分流、影像判讀,到治療規劃與成效追蹤。核心概念正是整合物理機制與統計資料,打造病患的數位分身,用以預測疾病預後、治療反應與長期健康結果。
中國大陸山西推出的AI健康管理服務平台,則展現了這套理念在區域治理層面的實踐。該平台融合人工智慧決策演算法與無感監測技術,可接入超過千萬數量級的數位設備,融入300多種健康指標,為老年人建立動態AI健康檔案。
平台打通線上線下健康服務全場景,實現從健康監測、數據分析、風險預警到精準干預的完整閉環,形成「技術驅動+平台賦能+業態多元」的區域銀髮經濟新模式。這類整合性平台的價值在於,將原本碎片化的健康服務串聯為連續性照護網絡,讓長者無論身處醫院、社區或家中,都能獲得無縫接軌的醫療支持。
結語
超高龄社會的來臨,既是嚴峻挑戰,也是醫療創新的轉捩點。從亞東醫院的一張X光骨鬆篩檢、北醫的4D失智預測模型,到萬芳醫院的在宅住院實踐,臺灣醫療體系正逐步將AI從實驗室帶入臨床現場。然而,科技落地的最後一哩路仍充滿考驗:演算法的公平性與可解釋性、資料隱私保護、法規框架的與時俱進,以及醫護人員的數位素養提升,皆是需要跨領域協作解決的課題。
更重要的是,我們必須謹記,AI的價值不在取代人類,而在輔助醫護人員,讓科技回歸以人為本的照護本質。唯有如此,我們才能在科技賦能與人文關懷的雙軌並進中,為快速老化的社會打造一個既智慧又有溫度的未來。
本文僅代表作者立場,不代表本平台立場









Facebook Comments 文章留言